





Quintessenzen des 7. Heidelberger Forums Gesundheitsversorgung
veranstaltet von medhochzwei, Welt der Gesundheitsversorgung und Gesundheitsplattform Rhein-Neckar
Heidelberg, 02.05.2024
Bericht von Rolf Stuppardt, Herausgeber WELT DER GESUNDHEITSVERSORGUNG
Unser Gesundheitswesen ist sehr spezialisiert, separiert und heterogen aufgestellt. Es hat in seinen Nischen, Institutionen und Organisationen hohe Fachkompetenzen für Behandlung. Dem Erhalt der Gesundheit und dem Bekämpfen von Krankheit kommt das nur partiell und kurierend zugute, nicht durchgängig, nicht – was ihrer Natur entsprechen würde – in einer ganzheitlichen, ursächlichen, integrativen Sicht. Denn Gesundheit und Krankheit machen nicht halt vor Spezialisten- und Institutionengrenzen.
Zusammenkommen, voneinander lernen, verstehen und gemeinsam lösen
Es war uns daher immer ein Anliegen, bei unserem Heidelberger Forum Gesundheitsversorgung all diese unterschiedlichen Kompetenzen, Zuständigkeiten und Verantwortlichkeiten an gemeinsamen Themenstellungen zusammenzubringen, um gegenseitiges Verstehen und Verständnis im lebendigen Austausch zu erzeugen und gemeinsame Lösungswege ins Auge zu fassen, die tragen können. Nicht lange Vorträge sind gefragt, sondern der pointierte, erfahrene Austausch mit Blick über den Tellerrand. Es sind die Professionellen und die Menschen vor Ort, die praktisch was bewegen können. Das 7. Heidelberger Forum hat dies in besonderer Weise verdeutlicht.
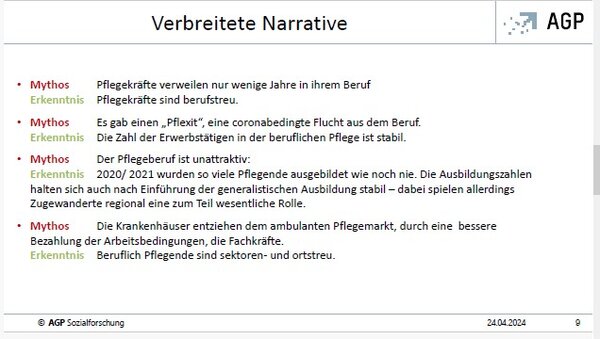
Who Cares? Not, Empathie und Gemeinsinn in der Pflege
Ausgehend von einem wunderbaren Warmlaufen, Wiedersehen und Kennenlernen in der traditionsreichen Backmulde am Vorabend des Forums, wo Prof. Dr. Thomas Klie in seiner Dinner Speech zu Stand und Perspektiven der Pflege in Deutschland referierte und die positive Botschaft unterstrich, dass in diesem an sich notleidenden Bereich unseres Sozialsystems nicht nur hohe Kompetenz, Empathie und Motivation im professionell pflegerischen Segment vorhanden ist, sondern auch eine Bereitschaft der Menschen insgesamt besteht, zu helfen und zu unterstützen. Eine an sich gute Ausgangslage, die durch geeignete Maßnahmen zu fördern ist.
Klie hält es nach seinen Erkenntnissen u.a. für erforderlich,
Schaubild, Prof. Dr. Thomas Klie
Demokratie und Gesundheit – ein Zusammenspiel von individueller Freiheit und partizipativem Gemeinsinns
 Mit seiner Keynote hat Prof. Dr. Nagel dem Themenspektrum des Forums ein Dach über dem Kopf verliehen. Gesundheit ist ein besonderes, transzendentales und konditionales Gut, was für Freiheit, Frieden und Gerechtigkeit ebenso gilt. Diese Güter sind Bedingung der Möglichkeit der Realisierung aller anderen Güter. Das Gesundheits- und Sozialsystem mit seinem Solidar- und Subsidiaritätsprinzip sowie dem Selbstverwaltungsprinzip, mit Vertrags- und Wahlfreiheiten hat tiefe demokratische Wurzeln und war von Anbeginn eines der modernsten und fortschrittlichsten System überhaupt.
Mit seiner Keynote hat Prof. Dr. Nagel dem Themenspektrum des Forums ein Dach über dem Kopf verliehen. Gesundheit ist ein besonderes, transzendentales und konditionales Gut, was für Freiheit, Frieden und Gerechtigkeit ebenso gilt. Diese Güter sind Bedingung der Möglichkeit der Realisierung aller anderen Güter. Das Gesundheits- und Sozialsystem mit seinem Solidar- und Subsidiaritätsprinzip sowie dem Selbstverwaltungsprinzip, mit Vertrags- und Wahlfreiheiten hat tiefe demokratische Wurzeln und war von Anbeginn eines der modernsten und fortschrittlichsten System überhaupt.
Es gilt nun diese ordnungspolitische Architektur durch gute interdisziplinäre, durchlässige und integrierte Prozesse, die konsequent am Bedarf der Patientinnen und Patienten und nicht an dem der Institutionen und Organisationen orientiert sind, zu sichern und weiterzuentwickeln. Dabei sind auf Disparitäten (Land, Stadt), Vulnerabilität (Alte, Kinder, Migrationen, Sprachbarrieren) wie soziale Ungleichheit ein besonderes Augenmerk zu richten.
Es ist Prof. Dr. Nagel sehr zu danken, dass er bezogen auf die demokratischen Wurzeln auch den Partizipationsgedanken im Sinne des Ausbaus der Teilhabe, aber auch der Überwindung der Sektorengrenzen aufgegriffen hat. Im System steckt zwar Interessenssprengstoff und ein funktionierendes Gesundheitswesen wie eine funktionierende Demokratie sind nicht per se sicher. Aber sie bedingen sich.

Es sind immer verschiedene Rationalitäten zusammenzubringen (individuell, ökonomisch, sozial/kollektiv, anthropologisch) um der Gefahr der Verselbständigung, Verabsolutierung und normativen Erhöhung zu begegnen.
Panel 1: Gesundheitserhalt und Prävention müssen einen deutlich höheren und durchgängigen Stellenwert haben
Prävention ist bekanntlich das viel besungene Stiefkind der Nation. Das Gesundheitswesen ist in seinen Grundfesten nicht ausreichend darauf eingestellt. Gesundheitserhalt hat zwar einen der höchsten gesellschaftlichen und individuellen Stellenwerte. Dem tragen aber weder die Individuen noch Wirtschaft, Gesellschaft und Gesundheitswesen in hinreichender Weise praktisch Rechnung. Es bedarf hier starker und neuer Bündnisse für eine Gesellschaft des längeren Lebens. Gesundheitserhaltung muss endlich als Aufgabe aller – auch über das Gesundheitswesen hinaus – an vorderster Stelle stehen, so ein Statement. Die Mischung des Podiums hatte es in sich. Sehr unterschiedliche Perspektiven der Diskutanten aus Krankenkasse, Industrie, Dienstleistung, Pflege und Präventionswissenschaft waren sich einig, aus den jeweiligen Kompetenzen, zur Notwendigkeit von Prävention und Gesundheitserhalt gemeinsam beizutragen. Es soll weniger auf einzelne Erkrankungen fokussiert und mehr an biologischen Prozessen orientiert sein. Es müsse ein Weg von der Defizitorientierung und dem „Vermeiden von …“ zur Ressourcenstärkung in den Lebens- und Krankheitsphasen gegangen werden.
Prävention muss in allen Bereichen vor, bei und nach gesundheitlicher Versorgung und Pflege und auch darüber hinaus eine maßgeblich verbundene Rolle spielen, um so in jedem Lebensabschnitt gesündere Lebensstile und auch die individuelle Eigenverantwortung zu fördern.

Panel 1 Prävention v.l.n.r.: Thomas Bodmer, Daniela Kahlert, Andrea Kiefer, Dr. Irmi Huber, Prof. Dr. Susanne Wurm, Moderator Prof. Dr. Lutz Hager
Panel 2: Nützliche Innovationen schneller gemeinsam in die Praxis holen
Der Weg der Innovationen ins Gesundheitssystem ist mühselig und aufwändig. Etwa sechs unterschiedliche Wege – je nach Innovationsart – gibt es ins deutsche Gesundheitswesen. Um dies zu verbessern, bedarf es einer frühzeitigen Kenntnis über nützliches Neues und eine ebenso frühzeitige Kooperation zwischen Innovatoren, gesundheitlichen Leistungserbringern und Krankenkassen. Dazu benötigen wir ein gegenseitiges Verstehen und Verständnis, ein pro-aktives Aufeinanderzugehen. Dafür treten alle Diskutanten des Heidelberger Forums ein. Wir sind inzwischen durch die Rahmenbedingungen, aber auch durch die Haltung zahlreicher Player auf dem Weg, „Berührungsängste“ und „Misstrauen“ der Partner abzubauen. Das ist gut so und auch dazu trägt das Heidelberger Forum bei.
Wir bedürfen des flexiblen Zugangs zu Innovationen und da gibt es durchaus auch unter den gegebenen Bedingungen eine Reihe von Möglichkeiten. Krankenkassen könnten hier als Katalysatoren wirken z.B. über besondere Qualitäts- und Selektivverträge. Nicht alles Neue ist im Sinne mehrwertigen Nutzens innovativ. Daher sollten Evaluationen und Ergebnismessungen, insbesondere bei vielversprechenden Erwartungen prioritär und frühzeitig designet werden, und es wird hier wie übrigens in allen Panels angemerkt, dass die Einbeziehung der Patientinnen und Patienten als ergänzende Quelle für Qualität in der Anwendung wichtig ist.
Wir haben zudem zunehmend die Möglichkeit, uns digitaler Technologie zu bedienen, die heute bereits in er Lage wäre, Innovationsmanagement schneller und unbürokratischer zu gestalten. Digitalisierung wirkt im Übrigen in jede Richtung: In Richtung Therapie und Compliance, in Richtung Prozesse und Strukturen, in Richtung Effizienz und Effektivität. Der Innovationsfonds auf Bundesebene fördert zwar auch Versorgungsinnovationen, passt sie allerdings in ein enges Korsett. Dies wird dem Agilitätsbedarf von Innovationen nicht gerecht. Der Fonds kann im Übrigen bei weitem nicht alles abdecken und ist hinsichtlich der Transformation in die Fläche „notleidend“.

Panel 2 Innovation, v.l.n.r.: Christian Geers, Niklas Best, Dr. Florian Brandt, Istok Kespret, Moderator Rolf Stuppardt
Panel 3: Die Medizin der Zukunft bezieht Lebensstil und Lebensverhältnisse als wirksam ein
Medizin ist durchweg auf indikationsbezogene, symptomatische Behandlung, möglichst mit Leitlinienstandard orientiert. Gesundheit und Behandlung erfordern aber mehr als das. So ist es für ein smartes Gesundheitswesen wichtig, eine werteorientierte, empathische und nutzerorientierte Medizin als Basis vorzuhalten. Durch und mit KI und digitalen Services müsse zukünftig deutlich mehr Zeit für die sprechende Medizin generiert werden.
Die stärkere Patienteneinbindung und die Patienten- aber auch Mitarbeitersicherheit ist dabei unverzichtbar notwendig. Qualitätsverträge mit Patienteneinbindung sind hier ein Instrument, auch unter den gegebenen Rahmenbedingungen, Schritte nach vorn zu machen. Selbstverwaltung und Aufsichten sollten hier nicht bremsen.
Letztlich geht es um die Menschen, um die Patientinnen und Patienten. Hier ist die Ressource Lebensstil ein starker Wirkstoff. Dies ist eine wichtige Ausgangsbasis auch für Prävention, Medizin wie Innovation. Dieser „Wirkstoff“ sollte in Zukunft eine viel größere Rolle im Gesundheitswesen spielen. Ein Beispiel eines überzeugenden Konzeptes ist die Mind-Body-Medizin, wonach Geist und Körper eng verbunden sind. Hier sind in der Forschung viele Signalwege entdeckt, die es gilt, in der Praxis zum Tragen zu bringen. Letztlich ist es aufgrund der Spezialisierungen in der Medizin, aber auch wegen der bruchlosen Versorgung in nicht medizinischen Bereichen, dringend erforderlich, ein durchgehendes Verständnis von interdisziplinärer und integrativer Zusammenarbeit praktisch wirksam werden zu lassen. Durch die Zusammenarbeit zwischen Medizin, Psychologie, Physiotherapie, Ernährungswissenschaften, E-Health, KI und vielen anderen Fachrichtungen werden systemische Lösungen greifbar, die den individuellen Bedürfnissen der Menschen besser Rechnung tragen können.

Panel 3 Medizin der Zukunft; v.l.n.r.: Frank Scherbaum, Dr. Ruth Hecker, Dr. Anke Diehl, Franziska Beckebans, Dr. Stephan Barth, Moderator Rolf Stuppardt
Panel 4: In den Regionen spielt die Musik von Gesundheit und Krankheit – hier darf es keine Mauern zwischen den Sektoren geben
Denn während die Krankenhausreform in Berlin zum Zankapfel geworden ist, beschreiten die Handelnden in der Metropolregion längst neue Wege und erschließen Kooperationen sowohl zwischen Krankenhäusern als auch mit ambulanten Einrichtungen. Dazu zwingen einerseits die schwierigen wirtschaftlichen Rahmenbedingungen im Gesundheitswesen, andererseits wächst auch die Bereitschaft zur Zusammenarbeit. Verbundstrategien werden sukzessive ausgeweitet, auch unter schwierigen Vorzeichen. So wurde eine abgestufte Versorgungskette für Dialysepatienten mit der häufigen Komplikation Herzinsuffizienz vorgestellt. Partner in diesem Vorgehen sind auch die Ärzte, so dass sich alle Beteiligten auf ihre Stärken konzentrieren können und die Patienten die Sicherheit haben, jederzeit kompetent behandelt zu werden. Es wird jedoch auch von rechtlichen Beschränkungen berichtet. Die Politik hinkt der Wirklichkeit hinterher. So wurde gefordert, die „Mauer“ zwischen Versorgung im Krankenhaus- und im niedergelassenen Bereich muss endlich abgerissen werden. Das Panel stellte eindrucksvoll Beispiele integrierter Versorgung in unterschiedlichen Bereichen vor, wobei sich auch Chancen durch die Digitalisierung z.B. durch Patientenportale ergeben, an denen sich z.B. in Bayern bereits über 100 Krankenhäuser beteiligen. Nicht jeder macht seins, sondern gemeinsam mache man eins, fasste Moderator Prof. Dr. Lutz Hager die Chancen kooperativer Ansätze auf regionaler Ebene im Gesundheitswesen zusammen.
Alles in allem: der gemeinsame, in der Sache unterschiedlich perspektivische und kompetente Blick nach vorn, charakterisierte das 7. Heidelberger Forum Gesundheitsversorgung
Aus unserem an sich ordnungs- und sozialpolitisch gut verfassten Gesundheitssystem ließe sich mit dem heutigen Wissen und den heutigen Möglichkeiten insgesamt etwas deutlich besseres für die Menschen machen, wenn die Status-Quo- Interessen nicht so massiv, bedenkenschwer und verhindernd im Vordergrund stehen würden.
Das Forum hat gezeigt, dass es eine breite Bereitschaft gibt, über den eigenen Tellerrand zu schauen und gemeinsame Lösungen patientenorientiert ganz praktisch auf den Weg zu bringen. Die Veranstalter wurden in ihrer Grundidee bestätigt, ein direktes Austauschformat ohne große Reden zu schaffen, in dem sich sehr unterschiedlich Beteiligte zu Zukunftsthemen verständigen, bei denen es nach wie vor darum gehen wird, Schranken und Begrenzungen abzubauen und die Menschen mitzunehmen in eine proaktive Bewegung für Gesundheit, wo Lebensstil wie aber Lebensverhältnisse von Bedeutung sein werden.
Übrigens – das 8. Heidelberger Forum Gesundheitsversorgung ist bereits terminiert: Es wird der 7./8.Mai 2025 sein, der in der Natur als rhythmisch angelegte Wachstumsmonat. Wenn das kein gutes Omen ist.